Опубликовано ранее: МОРОЗ В.А. Некоторые особенности клинического применения ингибиторов ангиотензин-превращающего фермента // Провизор. - №3, 2008.- С.25-29
Ингибиторы ангиотензин-превращающего фермента (иАПФ) в последние пять-восемь лет усиленно рекламируются в роли ведущих лекарственных препаратов для лечения гипертензии. Однако практическое использование их, согласно классических канонов и протоколов терапии, относится только к 3-й стадии гипертензии. Кто здесь прав? И так ли безвредны данная группа препаратов?
Ингибиторы ангиотензин-превращающего фермента широко используются в настоящее время для лечения самых разных заболеваний. В частности, с конца прошлого века иАПФ являются «золотым стандартом в терапии сердечно-сосудистых заболеваний» (материалы XIII Всемирного конгресса кардиологов, 1998). В то же время эффективность при конкретном заболевании и в отношении определенного больного, а также профиль безопасности курсового приема данных препаратов зависит от учета некоторых их особенностей. Именно они обуславливают, с одной стороны, поиск все новых иАПФ, которые бы претендовали на универсальность использования в клинике, а, с другой, появление различных обобщающих рекомендаций по практическому использованию. В последнем случае нивелируется индивидуализация лечения, которая может иметь важное значение в конкретных клинических ситуациях. А говоря точнее, в условиях их массового амбулаторного применения населением. Это тем более существенно, что некоторые механизмы влияния иАПФ остаются еще не до конца выясненными и продолжающийся опыт их использования увеличивают сумму знаний как в области нормальной физиологии различных органов и систем, так и в области патогенеза некоторых заболеваний [1-3]
Механизм действия иАПФ
Современные взгляды на роль системы ренин-ангиотензин-альдостерона в регуляции гомеостаза воды и натрия, которая рассматривается ведущей в патогенезе артериальной гипертензии (АГ) сформировались в конце 50-х годов прошлого века. Позже они уточнялись данными механизма трансформации ангиотензина при участии соответствующего фермента (АПФ). Впервые вещества с активностью иАПФ были получены из яда змей, а затем их стали получать химическим путем. Серьезным достижением стало создание в 1975 г . фирмой “Squibb” первого перорального иАПФ – каптоприла.
Во многом общий механизм действия препаратов данной группы удобно рассмотреть на примере Эналаприла (Васотек, Берлиприл, Эднит, Энап, Ренитек, Энаприл, Энвас), возможно, наиболее изученного пролонгированного иАПФ в клинике. На рынке Украины он представлен более чем тридцатью наименованиями. Эналаприл, после поступления в организм и гидролиза в эналаприлат, ингибирует АПФ – пептидил дипептидазу, которая катализирует конверсию ангиотензина Ι в сосудосуживающую форму – ангиотензин II. Фермент также стимулирует выработку альдостерона надпочечниками. Игибирование этих двух процессов приводит к снижению общей вазопрессорной активности и определяет эффект эналаприла при АГ и сердечной недостаточности (рис. 1).
Рис. 1. Основные звенья фармакологического действия ингибиторов АПФ
АПФ по своей природе идентичен кининазе – ферменту, который вызывает деградацию брадикинина и который присутствует в клеточных мембранах многих органов, оказывая как внутри, так и внеклеточное действие. В частности, показано его наличие в головном мозгу, почках, надпочечниках, слюнных железах, гипофизе, половых железах, тонком кишечнике и т.п., где образуются так называемые «локальные ренин-ангиотензиновые системы» (ЛРАС). Они поддерживают гомеостаз кровообращения и водно-солевого баланса. Например, наличие ЛРАС в правом предсердии определяет действие иАПФ на центральное венозное давление, используемое в лечении ряда врожденных пороков сердца [4, 5].
Биодоступность эналаприла составляет около 40%. После приема внутрь препарат обнаруживается в крови через 1 ч с максимумом концентрации через 6 ч (рамиприл – 1-2,5 ч, каптоприл – 1 ч). T1/2 составляет 4 часа. В крови эналаприл на 50% связывается с белками (каптоприл – на 25-30%, метаболиты рамиприла – 56-73%), экскретируется с мочой. Выведение замедляется при снижении клубочковой фильтрации. У больных с АГ и сердечной недостаточностью фармакокинетика эналаприла существенно не меняется, что позитивно отличает его от, например, каптоприла, у которого T1/2 при этом увеличивается до 21-32 час. В то же время активный метаболит эналаприла – лизиноприл – в этих условиях может действовать более длительное время. Эналаприл назначают при АГ и сердечной недостаточности в дозе 5-10 мг 2 раза в день (лизиноприл – 10 мг однократно, периндоприл – 8 мг однократно, рамиприл – 5 мг два раза в день). Во избежание развития чрезмерной гипотензии при приеме первой дозы лечение начинают с приема 2,5 мг препарата. Аналогично, в половинной дозе, используются и другие упомянутые иАПФ [1, 4].
Классификация иАПФ
Существует несколько классификаций иАПФ. Их знание имеет важное значение для рационального использования препаратов данной группы на практике, а также для учета межлекарственных взаимодействий. Отличия фармакодинамики иАПФ проявляются длительностью и эффективностью действия, наличием и выраженностью побочных явлений и т.п.
Сейчас наиболее широко используется химическая классификация иАПФ на:
1. Препараты, содержащие сульфгидрильную группу;
2. Препараты, содержащие карбоксиалкиальную группу;
3. Препараты, содержащие фосфинильную группу и др. (табл. 1).
Таблица 1. Классификация ингибиторов АПФ по химической структуре
В этом отношении также полезен учет иАПФ по физико-химическим свойствам, преложенный L. Opie (1994):
Таблица 2. Классификация ингибиторов АПФ по физико-химическим свойствам [L. Opie, 1994]
Первый класс – липофильные иАПФ, обладающие фармакологической активностью, но подвергающиеся в печени дальнейшим превращениям. Выводятся почечной экскрецией. Второй класс – пролекарства, которые становятся активными после гидролиза в печени и других органах и тканях. Их активная форма –диацидные метаболиты – выводятся различными путями, сообразно подразделению на подклассы. Третий класс – гидрофильные препараты, не метаболизирующиеся в организме. Циркулируют в крови вне связи с белками плазмы и выводятся почками в неизмененном виде [6].
По продолжительности антигипертензивного эффекта ингибиторы АПФ разделяют на три группы:
Короткого действия – их необходимо назначать 2-3 раза в сутки (каптоприл).
Со средней продолжительностью действия – назначать не менее 2 раз в сутки (эналаприл, рамиприл).
Длительного действия – в большинстве случаев обеспечивают круглосуточный контроль за уровнем АД при приеме 1 раз в сутки (лизиноприл, периндоприл).
Клиническое использование иАПФ
Наиболее популярное и чаще всего используемое показание для назначения иАПФ – артериальная гипертензия различного происхождения. В этой роли препараты используются с момента своего появления (каптоприл). Существенными достоинствами, которые выделяют иАПФ среди других антигипертензивных средств, является их эффективность при высокоренинных гипертензиях, вызываемых атеросклеротическими стенозами почечных артерий. По оценкам исследователей, эта причина может лежать в основе стойкого повышения АД у 5-22% больных различных возрастных групп. В то же время иАПФ сохраняют гипотензивный эффект и в отношении низкоренинных гипертензий. В целом снижение АД под влиянием монотерапии иАПФ происходит, по разным данным, у 40-80% больных АГ. Помимо этого, клинико-экспериментально подтвержден их выраженный эффект при левожелудочковой гипертрофии. Он проявлялся у пациентов независимо от выраженности гипотензивного действия. Кроме того, улучшение податливости миокарда и уменьшение степени происходило при гипертрофии любого генеза [3, 4, 7].
Учитывая весьма обнадеживающие и перспективные данные, полученные в последнее время, использование иАПФ в лечении гипертензии рекомендуется подавляющим большинством специалистов именно для начального (инициационного). Простота их использования (1 раз в сут), сочетаемость с другими препаратами и пр. позволяют, как никакая другая группа антигипертензивных препаратов, укрепить большинство пациентов в приверженности к терапии.
Еще одним уникальным качеством при лечении АГ является доказанный многочисленными контролируемыми испытаниями профилактический эффект иАПФ. Он проявляется в снижении количества и тяжести ее осложнений. В частности, отмечено уменьшение количества инсультов приблизительно на 30% и инфарктов миокарда – на 20%. В этой связи, помимо упомянутых, еще одним аспектом использования является профилактика осложнений ИБС. Позитивные эффекты иАПФ на органы-мишени при различных заболеваниях объясняют их влиянием на обмен брадикинина, активатор регуляции NO-системы. В то же время, у ряда пациентов при обострениях хронической ИБС, не удается достигнуть улучшения, что обуславливает ограниченное применение иАПФ при стенокардии. Тем не менее, хроническая ИБС на фоне АГ и сердечной недостаточности после инфаркта миокарда является показанием для длительного лечения иАПФ. Положительный эффект лечения сказывается на изменении свойств миокарда и (в меньшей степени) улучшении коронарного кровотока [2, 7]. По данным литературы, оптимальными при лечении ИБС являются подходы к дозированию ИАПФ, представленные в таблице 3.
Таблица 3. Оптимальные дозы ингибиторов АПФ для лечения ИБС
В последнее десятилетие подтвержден положительный эффект иАПФ на больных с хронической сердечной недостаточностью. При длительном приеме препаратов этой группы достоверно возрастало время до первого негативного побочного эффекта (смерть + госпитализация + обострение ХСН + инфаркт миокарда) и снижалась потребность в мочегонных препаратах. Существенно уменьшались клинические проявления, улучшалось качество жизни и прогноз таких пациентов. Стоит отметить, что иАПФ можно использовать совместно с сердечными гликозидами, что также является важным достоинством [8].
В эксперименте иАПФ тормозили развитие атеросклероза и его клинических проявлений (нарушения мозгового, коронарного и периферического кровообращения), что показано у больных с гомозиготными дислипопротеинемиями, у которых имелось троекратное увеличение риска инфаркта миокарда. В отличие от β-блокаторов иАПФ не оказывали неблагоприятного действия на липидный и углеводный обмен, вызывали увеличение экскреции мочевой кислоты [3, 9].
Специфическое поражение почек при сахарном диабете (диабетическая нефропатия) все в большей степени связывают с расстройствами органной гемодинамики, прежде всего констрикцией эфферентных сосудов, что приводит к повышению давления в капиллярах петель клубочков и гиперфильтрации. Процесс прогрессирует и происходит развитие гломерулосклероза. иАПФ устраняет эфферентную вазоконстрикцию, уменьшает гиперфильтрацию и микроальбуминурию. Эффект сохраняется и при возникновении у больных специфической вторичной гипертензии. В последнее время показан позитивный эффект иАПФ и при гломерулосклерозе иных видов. Помимо этого, продемонстрирован позитивный эффект сходного поражения печени при сахарном диабете [3, 6].
Имеются основания для эффективного применения ИАПФ при легочной гипертонии у пациентов с врожденными пороками сердца, особенно после операции на сердце с коррекцией внутрисердечной гемодинамики, а также при синдроме Рейно, нефритах, склеродермии, мигрени. Сравнительно новым показанием использования иАПФ относятся стеноз базилярной артерии, который – как показывают предварительные оценки – определяет 27% фатальных инсультов. Показан позитивный эффект в более 70% случаев, который в 58% заканчивался восстановлением просвета сосуда [2, 10].
К важным позитивным качествам иАПФ при их клиническом применении следует отнести и то, что в отличие от других гипотензивных препаратов они не противопоказаны при астме, ХНЗЛ, различных депрессиях, диабете и атеросклерозе периферических сосудов и т.п. В подавляющем большинстве случаев они хорошо сочетаются с большинством широко употребляемых ЛС, а также могут использоваться с другими гипотензивными средствами – диуретиками, β-блокаторами и антагонистами кальциевых каналов.
Побочные эффекты и предостережения
Все препараты данной группы являются рецептурными и при появлении любых побочных эффектов необходима консультация врача. Хотя в целом стоит отметить, что при использовании иАПФ они сравнительно редки. В то же время из-за того, что все препараты данной группы способны вызывать внутриутробные дефекты, они строго противопоказаны при беременности, а также при кормлении грудью. Следует помнить об этом предостережении при использовании иАПФ у женщин детородного возраста.
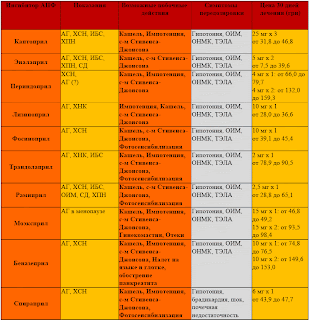
В табл. 4 представлены показания, возможные побочные эффекты и примерная стоимость лечения некоторыми ингибиторами АПФ
Наиболее частым и хорошо известным среди побочных эффектов является сухой кашель, который развивается у 8-15% больных, чаще при длительном применении препаратов. Данный эффект связан с чрезмерной деградацией брадикинина в слизистой бронхов и увеличением ее чувствительности к катехоламинам и неодинаков для различных иАПФ. Так, для каптоприла он наиболее значим, а, например, для эналаприла и физиноприла минимален. У подавляющего большинства пациентов кашель не является причиной для отмены препарата и исчезает после снижения дозы [4, 9].
Естественное устранение отрицательной обратной связи ингибируемого уровня ангиотензина II на секрецию ренина приводит к увеличенной плазменной активности ренина. Что, в свою очередь, обуславливает для большинства иАПФ развитие «синдрома отмены», заключающееся в обострении клинического течения АГ. В этой связи отмену приема постоянно используемого препарата следует делать постепенно, а в ряде случаев такая предосторожность необходима и при замене одного иАПФ другим.
Другим побочным эффектом применения иАПФ может быть кожная сыпь, крапивница. В отдельных редких случаях реакция непереносимости приобретает угрожающий жизни характер в виде локализованного ангионевротического отека (при локализации на шее). В литературе отмечено, что чаще она развивается у курильщиков и негроидов. Во всех этих случаях рекомендуется отмена препарата с дальнейшей консультацией у врача [1, 6, 9].
Характерной особенностью иАПФ, которые также можно зачислить в побочные эффекты, является преходящая гипотония после применения первых доз. В этой связи, как уже отмечалось выше, препараты начинают принимать в минимальной дозе, повышая ее до терапевтической каждые 1-2 недели (в зависимости от субъективной переносимости). Пациента следует предупредить, что возможны головокружения, которые ограничивают его возможности управления транспортным средством и выполнения работы, требующей сосредоточенности. При сохраняющихся эпизодах гипотонии показано снижение дозы иАПФ (если возможно) или отмена другого совместно принимаемого гипотензивного ЛС [8].
Гиперкалиемия является потенциальным осложнением и побочным эффектом терапии иАПФ, прямо связанным с их длительным антиальдостероновым эффектом. Она особенно опасна у больных с диабетом, различными формами ИБС, нефротическим синдромом и ХПН, у которых на фоне гиперкалиемии могут развиться серьезные осложнения. Обязательный контроль уровня калия в плазме необходим для пациентов с исходными его показателями 5,5 ммоль/л и более. Мониторинг проводят после каждого увеличения дозы иАПФ (спустя не менее недели) при назначении препаратов, а также – у указанной «группы риска» ежемесячно и чаще. Для других категорий пациентов периодичность может составлять одни газ в год. Повышение уровня калия до 6,0 ммоль/л и более является основанием для отмены иАПФ [5, 9, 11].
Учитывая тот факт, что эффект снижения АД монотерапией иАПФ отмечается не более у 40-80% больных (а, по некоторым данным, и у меньшего числа), их прием нередко дополняется другими гипотензивными средствами. В условиях гиперкалиемии хорошо зарекомендовали себя комбинированные препараты, содержащие дополнительно тиазидный диуретик. На украинском рынке представлены Энап-Н, Эналозид, Энафрил и некоторые другие, отличающиеся, в основном, экономическими показателями. Некоторое усиление выведение калия этой формой ЛС обычно снимает вопросы наличия гиперкалиемии. Кроме того, комбинация препаратов дает возможность однократного приема в сутки благодаря потенцированию гипотензивных эффектов.
Несмотря на благоприятный эффект иАПФ при сердечной недостаточности, у многих пациентов с данной патологией они нередко ухудшают клубочковую фильтрацию. Причем, частота этого неблагоприятного эффекта увеличивается при продолжительной терапии. В этой связи данной группе пациентов необходим контроль исходного уровня креатинина и дальнейший мониторинг в аналогичные сроки, указанные для гиперкалиемии. Повышение креатинина на 50% от исходного уровня или до 200 мкм/л чаще всего вполне допустимо. Однако при росте на 100% от исходного или до 350 мкм/л и выше является показанием для отмены иАПФ [3, 8].
Большинство контролируемых исследований к неоправданным ситуациям использования иАПФ относят также сердечную недостаточность на фоне гипотонии, аортального стеноза, а также при наличии блокады левой ножки пучка Гиса, высокого давления в левом предсердии (более 22 мм рт.ст.), гипернатриемии.
Мало учитываемой на практике особенностью является малая эффективность иАПФ при АГ у негроидов. В разных возрастных группах она не превышает, даже при комбинированной терапии, 8-19% и является основанием общепринятых рекомендаций использования блокаторов кальциевых каналов [1, 3].
К другим побочным эффектам длительного применения иАПФ относятся также спорадические случаи светобоязни, извращения вкуса, снижения аппетита и головных болей. Как правило, они не носят постоянного характера и решаемы при внесении соответствующих корректив в проводимый курс лечения.
Таким образом, завоевавшие доверие медиков и пациентов иАПФ, прочно вошли в современную клиническую практику. Препараты данной группы уменьшают сердечно-сосудистую заболеваемость и смертность у больных с АГ, существенно улучшают качество жизни пациентов с другими заболеваниями. Важные дополнительные характеристики иАПФ – хорошая переносимость, органопротективные свойства и антиатеросклеротические эффекты. В то же время максимум положительного эффекта медикаментозной терапии неотделим от предупреждения их возможных побочных эффектов, что необходимо учитывать в повседневной работе провизора.
Таблица 4. Показания, возможные побочные эффекты и примерная стоимость лечения некоторыми ингибиторами АПФ
Условные обозначения: СД – сахарный диабет, ОИМ – острый инфаркт миокарда, ОНМК – острая недостаточность мозгового кровообращения, ТЭЛА – тромбэмболия легочной артерии.
Литература
1. Mancia G., De Backer G., Dominiczak A. et al. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) // J Hypertens.– 2007. – V.25. – P.1105-1187
2. Rosendorff C., Black H.R., Cannon C.P. et al. Treatment of hypertension in the prevention and management of ischemic heart disease: A scientific statement from the American Heart Association Council for High Blood Pressure Research and the Councils on Clinical Cardiology and Epidemiology and Prevention // Circulation. – 2007. – V.115. – P.2761-2788
3. Krijnen P., Van Jaarsveld B.C., Deinum J. et al. Which patients with hypertension and atherosclerotic renal artery stenosis benefit from immediate intervention? // J Hum Hypertens. – 2004. – V.18, No.2. – P.91-96
4. Nancy K. Sweitzer What Is an Angiotensin Converting Enzyme Inhibitor? // Circulation. – 2003. – V.108. – P.e16-e18
5. Cooper W.O., Hernandez-Diaz S., Arbogast P.G., Dudley J.A., Dyer S., Gideon P.S., Hall K., Ray W.A. Major congenital malformations after first-trimester exposure to ACE inhibitors // New England Journal of Medicine. – 2006. – V. 354, No. 23. – P.2443-2451
6. Joint National Committee on Prevention, Detection, and Treatment of High Blood Pressure. The sixth report of the Joint National Committee on Prevention, Detection, and Treatment of High Blood Pressure (JNC VI) // Arch Intern Med. – 1997. – V.157. – P.2413-2446
7. O'Brien E., Asmar R., Beilin L. et al. European Society of Hypertension Working Group on Blood Pressure Monitoring. European Society of Hypertension recommendations for conventional, ambulatory and home blood pressure measurement // J Hypertens. – 2003. – V.21. – P.821-848
8. Hallan S., Asberg A., Lindberg M., Johnsen H. Validation of the Modification of Diet in Renal Disease formula for estimating GFR with special emphasis on calibration of the serum creatinine assay // Am J Kidney Dis. – 2004. – V.44. – P.84-93
9. Zanchetti A., Crepaldi G., Bond M.G. et al. Different effects of antihypertensive regimens based on fosinopril or hydrochlorothiazide with or without lipid lowering by pravastatin on progression of asymptomatic carotid atherosclerosis: principal results of PHYLLIS – a randomized double-blind trial // Stroke. – 2004. – V.35. – P.2807–2812.
10. Arnold M., Nedeltchev K., Schroth G. et al. Clinical and radiological predictors of recanalisation and outcome of 40 patients with acute basilar artery occlusion treated with intra-arterial thrombolysis // J Neurol Neurosurg Psychiatry. – 2004. – V.75, No. 6. – P.857-862
11. Карпов Ю.А. Лечение артериальной гипертонии: выбор первого препарата.// Русский медицинский журнал. – 2001, № 10. – С.396–400




Спасибо автору за полезную информацию, преподнесенную доступным языком.
ОтветитьУдалить